Stomatologia zachowawcza to podstawowy zakres działalności naszego gabinetu. Obejmuje leczenie zębów poprzez uzupełnianie ubytków oraz kontrole jamy ustnej Pacjenta w każdym wieku, wraz z diagnostyką rentgenowską.
Uważamy, że dobra diagnostyka to klucz do zrozumienia problemów Pacjenta oraz do ustalenia właściwego planu leczenia. Pozwala to unikać komplikacji, a Pacjenci mogą długo cieszyć się ładnym i funkcjonalnym zgryzem.
W ramach diagnostyki przeprowadzamy wywiad z Pacjentem oraz następujące badania:
- badanie anatomii i funkcji stawów skroniowo-żuchwowych,
- badanie stanu mięśni w obrębie głowy i szyi,
- badanie stanu dziąseł i błony śluzowej jamy ustnej,
- badanie tkanek twardych zęba z wykorzystaniem skrzydłowo-zgryzowych zdjęć RTG,
- ewentualne badania specjalistyczne (protetyczne, endodontyczne, osteopatyczne etc.).
Dbamy, aby zabiegi wykonywane w naszym gabinecie były bezbolesne. Staramy się pracować tak, by leczenie przebiegało w komfortowych i przyjaznych warunkach, a strach przed dentystą zostawał przed drzwiami gabinetu. Oferujemy również bezpłatne znieczulenia do wymagających tego zabiegów.
Stosujemy wyłącznie nowoczesne materiały do wypełniania ubytków, które zapewniają odpowiednią wytrzymałość oraz efekt kosmetyczny , a założenie ich nie wymaga zbędnej utraty tkanek zęba. Jeśli ubytek jest zbyt duży i nie nadaje się do prostego wypełnienia, proponujemy leczenie endodontyczne, potocznie zwane kanałowym. Pozwala ono na zachowanie zęba, który bez takiego leczenia musiałby zostać usunięty. Zabieg polega na usunięciu miazgi zęba, oczyszczeniu kanałów korzeniowych oraz późniejszym ich wypełnieniu gutaperką. Ząb po leczeniu endodontycznym doskonale spełnia swoje funkcje, biorąc czynny udział w akcie żucia oraz zapewniając właściwą estetykę.
W przypadkach znacznej utraty tkanek zęba oferujemy szereg rozwiązań protetycznych pozwalających odbudować koronę zęba tak, by przywrócić jej funkcje i estetykę. Oferujemy również kompleksowe leczenie protetyczne w przypadku utraty większej ilości zębów.
Piękny i zdrowy uśmiech naszych Pacjentów jest dla nas bardzo ważny, dlatego polecamy szereg zabiegów profilaktycznych, które pozwolą się nim cieszyć przez długie lata. Staramy się pomagać w: wyborze odpowiedniej szczoteczki oraz innch preparatów do higieny jamy ustnej, a także w stosowaniu właściwe techniki mycia zębów.
Renomę naszej praktyki budujemy na zaufaniu Pacjentów, którzy polecają nas rodzinie i znajomym, ponieważ każdego Pacjenta traktujemy ze zrozumieniem i serdecznością.
Wszystkim naszym Pacjentom zalecamy wykonanie kompleksowej higienizacji. Składa się na nią scaling – ściągnięcie kamienia nazębnego scalerem ultradźwiękowym, piaskowanie – usunięcie złogów i przebarwień strumieniem wody z drobnym piaskiem, polerowanie (polishing) – profesjonalne szczotkowanie pastami polerskimi, oraz fluoryzacja kontaktowa, która zabezpiecza przed próchnicą i nadwrażliwością zębów. Profesjonalne zabiegi higienizacji są doskonałą profilaktyką dla zapobiegania chorobom zębów i przyzębia, szczególnie próchnicy i paradontozie.
Scaling
Co to jest kamień nazębny i w jaki sposób powstaje?
Płytka nazębna powstaje przez przyleganie do powierzchni szkliwa resztek pokarmowych, bakterii oraz składników śliny. Jeśli miękka płytka nazębna nie zostanie we właściwym czasie usunięta przy pomocy szczoteczki do zębów i nici dentystycznej, ulega mineralizacji i stwardnieniu. Powstały w ten sposób kamień nazębny może usunąć już tylko lekarz dentysta. Raz powstała warstwa kamienia nazębnego generuje powstawanie kolejnych z uwagi na jej porowatą strukturę.
Czy można zapobiec powstawaniu kamienia nazębnego?
Tworzenie się kamienia nazębnego zależy od bardzo wielu czynników indywidualnych, tj.: dieta, palenie oraz skład mineralny śliny Pacjenta. Najważniej jest prawidłowa higiena jamy ustnej, czyli mycie zębów co najmniej dwa razy dziennie, a najlepiej po każdym posiłku. Nieodzowne jest używanie nici dentystycznej. Warto również stosować dostępne na rynku płyny do płukania jamy ustnej.
Powstawaniu kamienia szczególnie sprzyja palenie tytoniu. Duży wpływ ma również ilość spożywanych napojów zawierających barwniki (kawa, herbata, wino czerwone itp.)
Na czym polega scaling?
Istotą działania scalera ultradźwiękowego, czyli urządzenia, za pomocą którego usuwa się kamień nazębny, jest zjawisko piezoelektryczne. Końcówka scalera, którą lekarz dentysta operuje w jamie ustnej, drga z częstotliwością kilkudziesięciu tysięcy razy na sekundę. Przyłożona do powierzchni zęba wprawia w drgania kamień nazębny i powoduje jego odpadanie. Zabieg odbywa się w strumieniu rozpylonej wody. Jej głównym celem jest chłodzenie końcówki, która przy tej częstotliwości drgań produkuje dużo ciepła. Obecność wody jest przyczyną jeszcze jednego bardzo korzystnego zjawiska, które nazywa się kawitacją. W ogólnym zarysie polega ono na wytwarzaniu tysięcy mikropęcherzyków o dużej energii kinetycznej działającej silnie bakteriobójczo. Działanie to ma korzystny wpływ na stan kieszonek dziąsłowych, szczególnie przy współistniejącej chorobie przyzębia.
Chociaż dzisiaj zastosowanie scalera ultradźwiękowego jest powszechne, zdarzają się sytuacje, kiedy scaling wykonuje się przy użyciu ręcznych narzędzi, między innymi u osób z rozrusznikiem serca praca scalera ultradźwiękowego mogłaby zaburzyć jego funkcjonowanie.
Czy scaling jest bolesny?
Zabieg usuwania kamienia nazębnego nie należy do przyjemnych, ale bardzo wiele zależy od indywidualnej wrażliwości i percepcji bólu Pacjenta. Istotna jest ilość kamienia nazębnego, szczególnie tego, który jest zlokalizowany poddziąsłowo.
Jak często należy usuwać kamień nazębny?
Zależy to od szybkości powstawania kamienia nazębnego. Najpowszechniej stosowaną normą, zalecaną przez WHO, jest usuwanie kamienia nazębnego raz na pół roku. Osoby palące, spożywające duże ilości kawy lub herbaty mogą wymagać scalingu raz na trzy miesiące. Osoby, u których nie występuje tendencja do odkładania się kamienia nazębnego, mogą wykonywać scaling raz na rok lub rzadziej.
O konieczności usunięcia kamienia nazębnego decyduje lekarz stomatolog, dlatego w przypadku wątpliwości należy się skonsultować. Idealnym rozwiązaniem są rutynowe przeglądy stomatologiczne co pół roku, na których lekarz stomatolog potwierdzi lub wykluczy obecność kamienia nazębnego. To szczególnie istotne z uwagi na fakt, że kamień poddziąsłowy jest niewidoczny, a znacznie bardziej groźny niż naddziąsłowy.
Czym różni się scaling od piaskowania zębów?
Scaling i piaskowanie zębów to dwa wzajemnie uzupełniające się zabiegi, dlatego najczęściej są wykonywane razem. Scaling usuwa twarde złogi nazębne, natomiast piaskowanie eliminuje osad oraz powierzchowne przebarwienia, poleruje również powierzchnię zęba, która znajdowała się pod kamieniem nazębnym i po jego usunięciu pozostaje porowata, co w przyszłości znacznie ułatwiłoby powtórne osadzanie się kamienia nazębnego. Jeśli wypiaskowalibyśmy zęby pokryte kamieniem, bez uprzedniego scalingu, piaskarka wypolerowałaby kamień nazębny. Z kolei zaniechanie piaskowania sprawi, że trudno dostępne miejsca – przestrzenie międzyzębowe i bruzdy zębów – nie będą właściwie doczyszczone.
Jakie powikłania są związane z długotrwałym zaleganiem kamienia nazębnego?
Długotrwałe zaleganie kamienia nazębnego skutkuje zapaleniem dziąseł oraz, co jest znacznie bardziej poważne, zapaleniem tkanek przyzębia. To ostatnie, potocznie znane jako paradontoza, doprowadza do obniżenia się kości i odsłonięcia korzeni zębów. W zaawansowanym zapaleniu przyzębia (paradontozie) zęby ulegają rozchwianiu. Skrajnie może dojść do utraty zębów. Pod kamieniem nazębnym łatwiej dochodzi do demineralizacji szkliwa i próchnicy.
PROTETYKA
Współczesna protetyka stomatologiczna daje ogromne możliwości, jeśli chodzi o uzupełnianie ubytków różnego rodzaju. Nawet w przypadku bardzo dużych braków w uzębieniu można przywrócić funkcjonalność układu żucia oraz piękny uśmiech. Oferujemy kompleksowe leczenie protetyczne w oparciu o najlepsze materiały oraz współpracę z doświadczonymi technikami dentystycznymi. W trakcie leczenia zwracamy uwagę zarówno na odtworzenie brakujących zębów oraz prawidłowego zwarcia, jak i przywrócenie równowagi mięśniowej układu żucia dzięki ścisłej współpracy z wykwalifikowanymi terapeutami. Każde leczenie poprzedza wnikliwa analiza warunków zgryzowych Pacjenta oraz rozmowa, pozwalająca ustalić ostateczny i jasny plan leczenia wraz z kosztami.
Korony
Jaka jest trwałość koron?
Należycie wykonana korona protetyczna wystarcza na długo. Jej statystyczna trwałość wynosi od 8 do 15 lat. Jednak, dla utrzymania tego dobrego wyniku, konieczna jest odpowiednia higiena jamy ustnej i systematyczne wizyty u lekarza prowadzącego.
Czy korona jest bardziej trwała niż naturalny ząb?
Korona tak samo jak naturalny ząb może podlegać procesowi zużycia lub zniszczeniu podczas poważnych urazów mechanicznych. Zwykle dobrze wykonana korona wytrwa w jamie ustnej tak długo jak naturalny filar zęba, na którym jest osadzona.
Jak mocno trzeba oszlifować naturalny ząb pod koronę?
Zależnie od rodzaju korony preparacja zęba jest mniejsza lub większa. W skrajnych przypadkach dochodzi ona do 40% objętości korony. Doświadczony lekarz nie oszlifuje zęba więcej niż to konieczne. Zbyt małe oszlifowanie korony może pogorszyć uzyskane efekty kosmetyczne i obniżyć trwałość, a czasami wręcz uniemożliwić poprawne wykonanie korony.
Czy występują jakieś przeciwwskazania odnośnie możliwości wykonania koron?
Tak, w przypadkach, w których stan kliniczny zęba, na którym ma zostać oparta korona jest zły i niemożliwy do poprawienia (zmiany okołowierzchołkowe, znaczące rozchwianie zęba, niektóre złamania w obrębie korzenia itp.) korony protetyczne nie są wykonywane. W takim przypadku podejmuje się decyzję o korzystaniu z innych rozwiązań protetycznych (mosty, korony zespolone, implanty, protezy ruchome itp.).
Czy o korony należy dbać szczególnie?
Istnieją określone zasady korzystania z tego uzupełnienia protetycznego, które umożliwią długie, poprawne funkcjonowanie korony w nienagannym stanie. Pacjent zostaje poinformowany przez lekarza prowadzącego o szczegółach. Najważniejsza jest dbałość o higienę jamy ustnej. Ponadto powinien przestrzegać regularnych wizyt kontrolnych, unikać gryzienia takich pokarmów czy przedmiotów, które mogą spowodować uszkodzenia mechaniczne zarówno korony jak i naturalnych zębów.
Czy korona za każdym razem jest taka sama?
Każdy przypadek jest inny, stąd każda korona jest wykonywana indywidualnie, na zamówienie Pacjenta. Istnieją rożne technologie wykonywania koron oraz różne materiały. W zależności od indywidualnych potrzeb Pacjenta koronę wykonuje się tak, żeby spełniała swoją funkcję, a także zapewniała zadowalający efekt kosmetyczny.
-
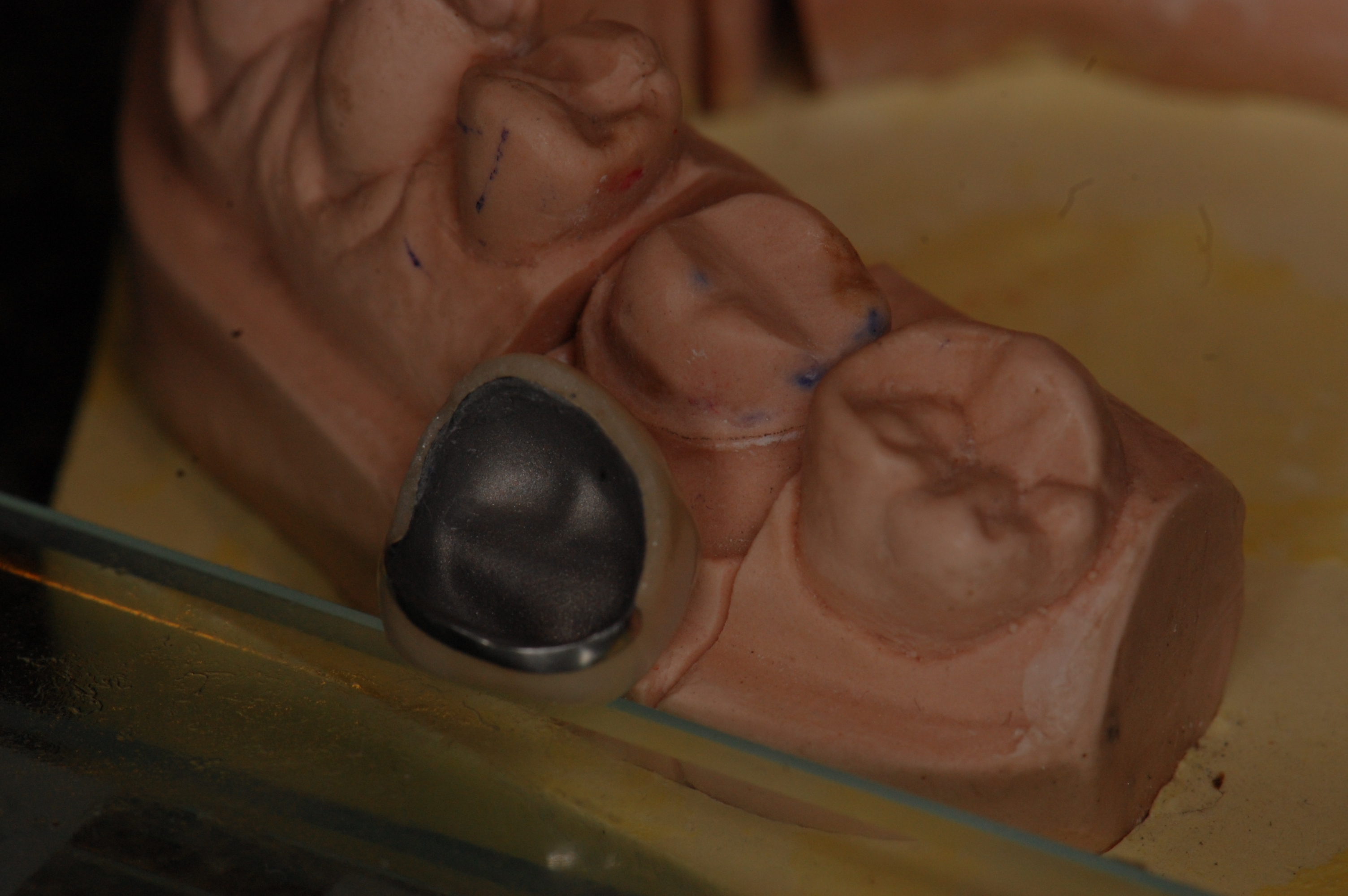
Korona od wewnątrz przed założeniem.
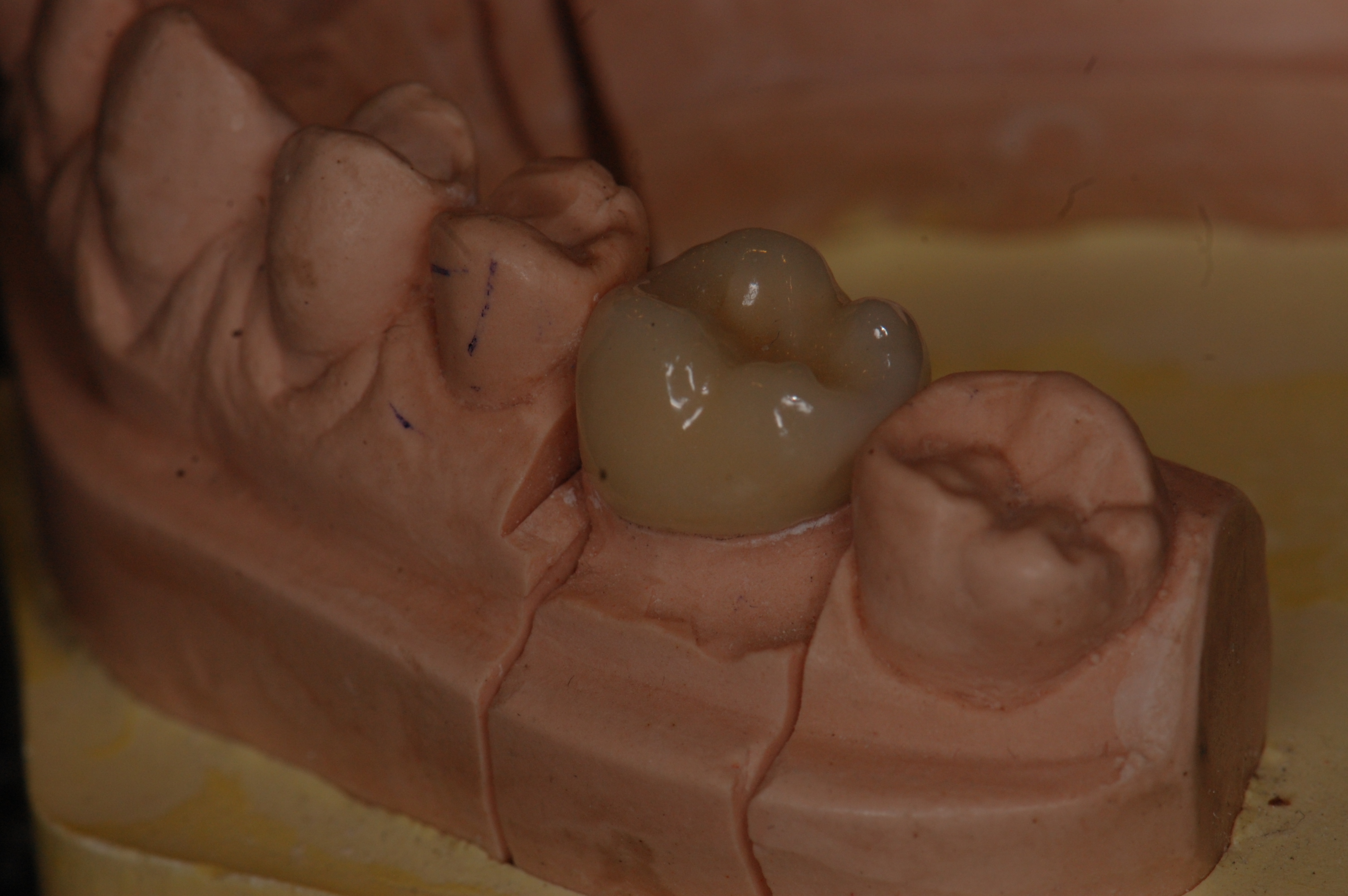
Korona po założeniu na kikut.
Mosty
Co to jest most protetyczny?
Most to stałe uzupełnienie protetyczne, które jest na trwale wkomponowane w łuk zębowy. Most odtwarza utracony ząb poprzez przymocowanie korony do zębów sąsiednich. Siły żucia w przypadku tych uzupełnień są przenoszone w sposób fizjologiczny, czyli poprzez ozębną zębów filarowych. To bardzo ważne, gdyż Pacjent szybko adaptuje się do tego typu protezy stałej i jej użytkowanie jest bardziej komfortowe niż w przypadku protez ruchomych.
Mosty składają się z przęsła odtwarzającego czynności i kształt utraconego zęba lub zębów oraz z elementów łączących przęsło z filarem, którymi mogą być: korona, ząb ćwiekowy, wkład koronowo-korzeniowy lub różnego kształtu i rodzaju wypustki przęsła łączące je trwale z zębem filarowym.
Ile zębów szlifuje się w celu wykonania mostu?
W przypadku mostów jednobrzeżnych – jeden, w przypadku mostów dwubrzeżnych – dwa, często stosuje się też mosty wielofilarowe. W przypadku uzupełniania dużych braków lub wątpliwej sytuacji filarów protetycznych blokuje się je koronami, tworząc filary wielozębowe.
Czy szlifowanie zęba jest bolesne?
Zęby żywe preparuje się w znieczuleniu miejscowym, a następnie stosując korony tymczasowe, izoluje się taki ząb od dostępu czynników zewnętrznych, więc można przyjąć, że jest to zabieg bezbolesny. Szlifowanie zębów leczonych endodontycznie nie wymaga znieczulenia, gdyż zęby te nie wykazują reakcji na bodźce mechaniczne.
Jaka jest trwałość wykonanego mostu?
Obecnie stosowane techniki laboratoryjnego wykonania konstrukcji pozwalają na stwierdzenie, że trwałość wykonanego uzupełnienia będzie taka, jak wytrzymałość filarów, na których most jest osadzony (z wyłączeniem urazów mechanicznych i zdarzeń klinicznych nie przewidzianych ani przez Pacjenta, ani przez lekarza). Most osadzony na zdrowych, dobrze przygotowanych, zębach nie wykazujących zmian patologicznych (zaniki wyrostka zębodowłowego, rozchwiane, po poważnych urazach mechanicznych) jest rozwiązaniem najtrwalszym z możliwych.
W jakich przypadkach nie powinno się stosować mostów?
Mostów nie wykorzystujemy w następujących warunkach:
- liczba brakujących zębów jest zbyt duża,
- rozwiązanie to nie spełniałoby w danych warunkach wymogów estetycznych i funkcjonalnych,
- rokowanie co do jakości i wydolności zębów filarowych jest wątpliwe (zęby rozchwiane, zęby o małych i krótkich korzeniach, zęby ze zmianami okołowierzchołkowymi, zbyt mała ilość zębów własnych),
- istnieją inne, lepsze w danym przypadku rozwiązania, które nie wymagają oszlifowania zębów sąsiadujących z brakiem,
- pacjentami są dzieci i młodzież, gdyż konstrukcja mogłaby ograniczyć harmonijny wzrost w obrębie twarzoczaszki.
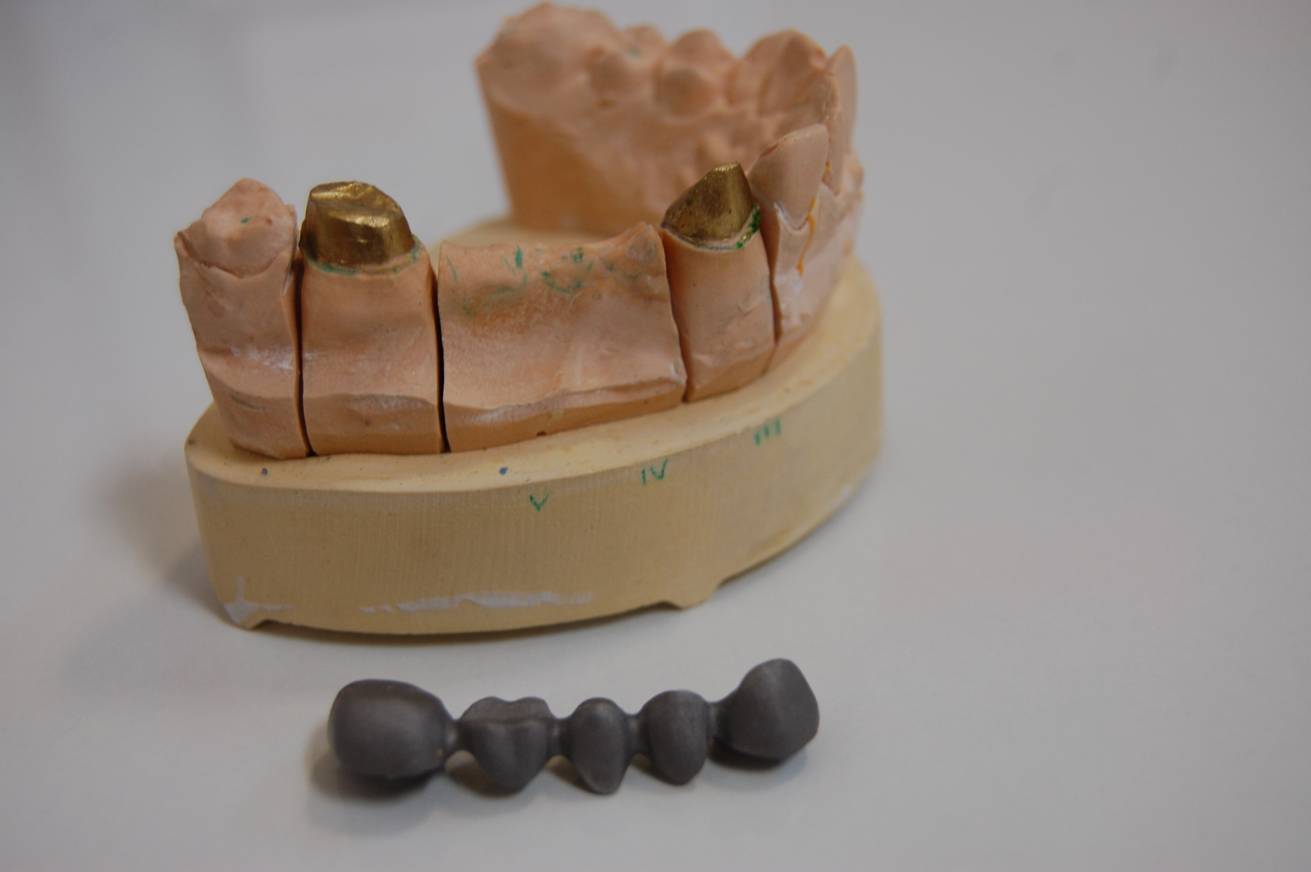
Most przed olicowaniem ściągnięty.
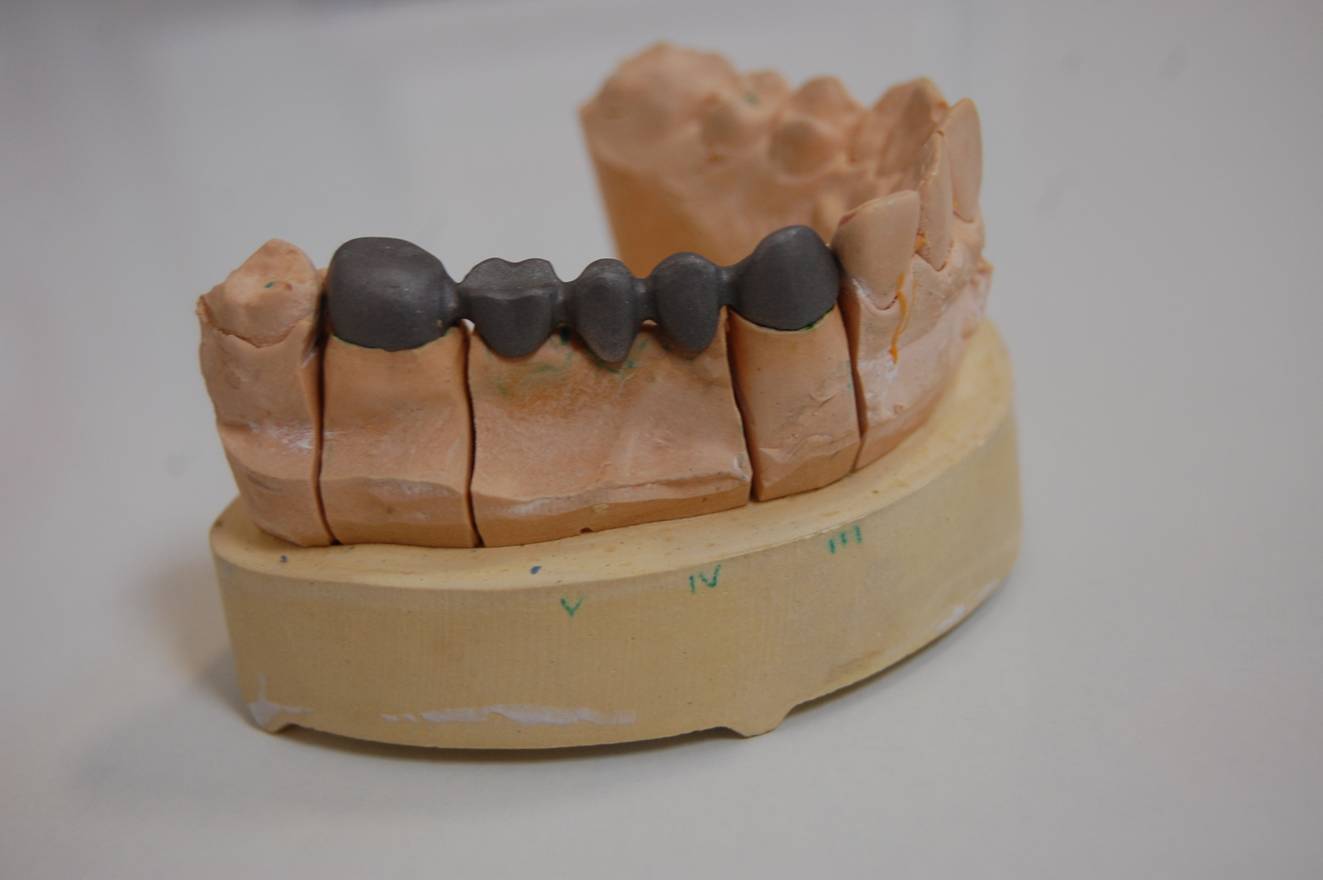
Most przed olicowaniem założony.
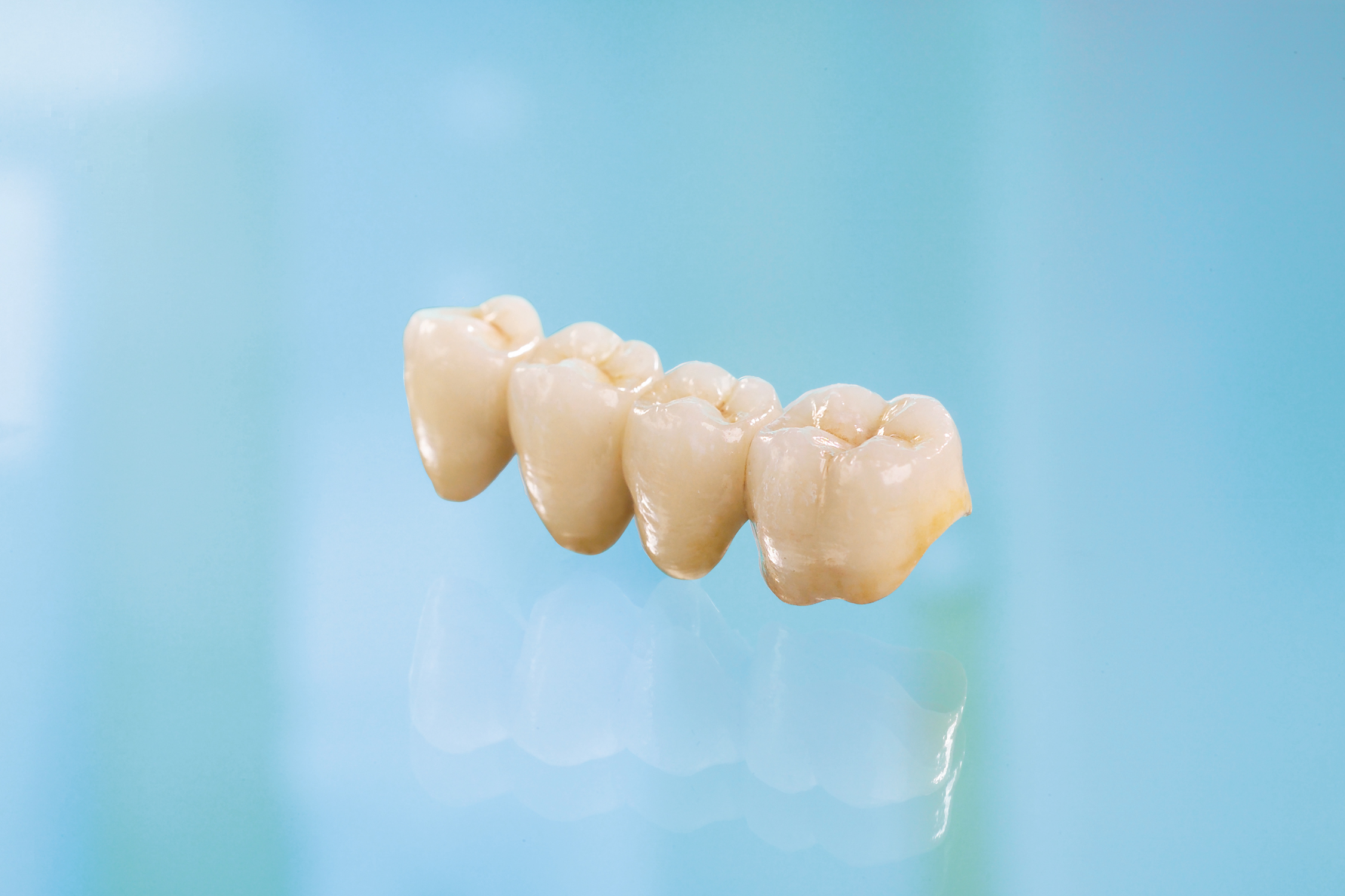
Most olicowany.
Wkład koronowo-korzeniowy
Czy złamany ząb nadaje się do leczenia za pomocą wkładu koronowo-korzeniowego?
Tak, jeżeli zostanie ponownie przeleczony endodontycznie lub już był leczony endodontycznie i nie budzi zastrzeżeń klinicznych i radiologicznych, a linia złamania nie przebiega wzdłuż długiej osi korzenia lub skośnie, kończąc się głęboko pod dziąsłem.
Czy ząb rozchwiany nadaje się do leczenia za pomocą wkładu koronowo-korzeniowego?
Zależy to od stopnia rozchwiania. W przypadku znacznego rozchwiania związanego z wyraźnym zanikiem kości wyrostka zębodołowego, trwałość takiego zabiegu jest wątpliwa i należy zastanowić się nad jego zasadnością lub potraktować ten zabieg jako element rekonstrukcji tymczasowej przed podjęciem decyzji alternatywnego sposobu leczenia.
Czy zabieg jest bolesny?
Nie, gdyż wykonywany jest w obrębie zęba leczonego endodontycznie, który nie reaguje na bodźce mechaniczne, a podczas zabiegów używa się wierteł chłodzonych wodą.
Jak trwałe są takie konstrukcje?
Trwałość konstrukcji zależy od tego, jak długo poprawnie funkcjonuje korzeń zęba, na którym są one wykonane.
Proteza akrylowa
Co to jest proteza akrylowa?
Protezy akrylowe uzupełniają częściowe lub całkowite braki w uzębieniu. Swoją nazwę biorą od tego, że zarówno płyta jak i zęby protezy wykonane są z akrylu. Górna proteza akrylowa przylegając ściśle do podniebienia, trzyma się na zasadzie różnicy ciśnień, w związku z tym charakteryzuje się rozległą płytą. Dużo gorsze warunki utrzymania się przy całkowitym bezzębiu są dla dolnej protezy akrylowej. Tam przy znacznym zaniku wyrostka zębowego (bardzo częsta sytuacja u osób starszych) proteza trzyma się na miejscu na skutek współdziałania mięśni twarzy i języka.
Co to znaczy, że proteza akrylowa jest proteza osiadającą?
Protezy osiadające, jak np. proteza akrylowa stosowana w bezzębiu, przenoszą siły żucia poprzez płytę na błonę śluzową jamy ustnej. Brak oparcia na zębach Pacjenta powoduje przenoszenie całej siły żucia na tkanki miękkie, czyli błonę śluzową wyrostka zębodołowego oraz podniebienia. Prowadzi to do osiadania protezy, kiedy pod wpływem długotrwałego obciążenia tkanki ulegają zgnieceniu.
Jakie są zalety i wady protez akrylowych?
Zalety to:
- niski koszt wykonania,
- jedyny sposób zaopatrzenia Pacjenta bezzębnego,
- możliwość szybkiego zaopatrzenia w przypadku braków wymagających przygotowania przedprotetycznego (np. przed zaopatrzeniem implantologicznym).
Wady to:
- osiadanie protezy prowadzące do zaburzenia wysokości zwarciowej u Pacjentów bezzębnych lub zaburzeń zgryzu w przypadku protez akrylowych częściowych,
- rozległość i grubość płyty podniebiennej w przypadku protez górnych,
- krótki okres prawidłowego działania i niska trwałość,
- trudna adaptacja.
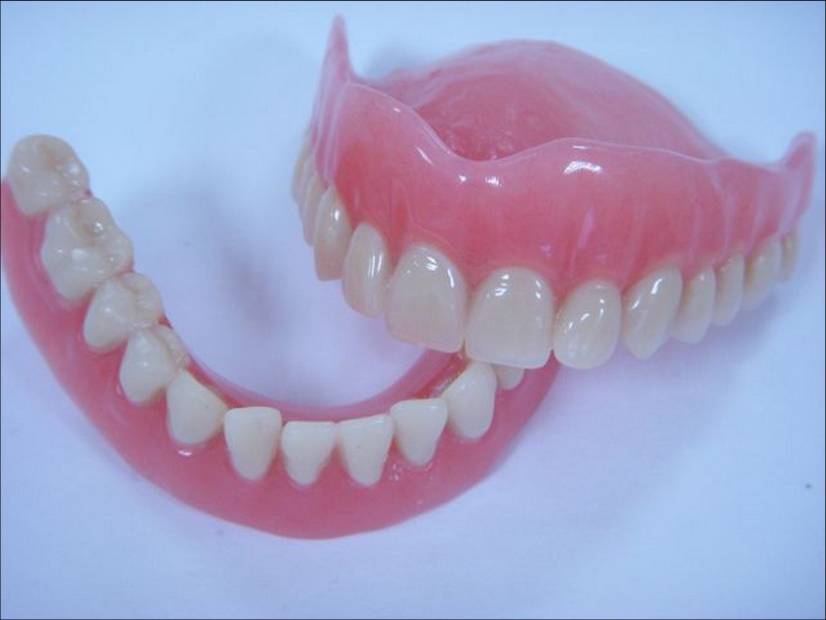
Proteza akrylowa.
Proteza szkieletowa
Co to jest proteza szkieletowa?
Protezy szkieletowe uzupełniają częściowe braki w uzębieniu, które z różnych przyczyn nie kwalifikują się pod uzupełnienia mostami. Głównym elementem konstrukcyjnym jest metal, stanowiący jak gdyby szkielet całej protezy, dopasowany idealnie do kształtu podłoża jamy ustnej Pacjenta i powleczony tworzywem akrylowym w kolorze dziąsła z osadzonymi w nim sztucznymi zębami. Odlana z metalu w całości, w jednym kawałku, proteza ma odpowiednią sztywność i sprężystość. Dzięki temu płyta protezy szkieletowej jest maksymalnie ograniczona w stosunku do płyty akrylowej w protezach osiadających, co daje duży komfort użytkowania.
Czym się różni proteza osiadająca od nieosiadającej?
Protezy osiadające, jak np. proteza akrylowa stosowana w bezzębiu, przenoszą siły żucia poprzez płytę na błonę śluzowa jamy ustnej. W protezach nieosiadających siły te przenoszone są przez ozębną zębów Pacjenta na kość szczęki lub żuchwy. Szkielet metalowy protezy szkieletowej zaopatrzony jest w wypustki metalowe opierające się na powierzchniach żujących zębów Pacjenta, co powoduje fizjologiczny sposób przenoszenia sił zgryzowych na błonę śluzową i kości wyrostka zębodołowego, tzn. przez zęby, a nie ugniatając błonę śluzową i doprowadzając do osiadania protezy, co jest bardzo korzystnym zjawiskiem, zarówno pod względem łatwości użytkowania protezy jak i zdrowia jamy ustnej.
Jakie są zalety i wady protezy szkieletowej?
Wśród zalet protez szkieletowych należy wyróżnić:
- nie osiadają – przenoszą siły żucia (nacisk) na własne zęby Pacjenta;
- wytrzymały i sprężysty metal stopów dentystycznych łatwo poddaje się obróbce, przez to protezy są cienkie – zajmują mniej miejsca, więc łatwiej się do nich przyzwyczaić;
- dzięki sprężystości i zastosowaniu klamer bardzo dobrze trzymają się na zębach – nie spadają podczas jedzenia;
- mają ograniczony zasięg, to też nie przeszkadzają w odczuwaniu smaku i temperatury posiłków;
- wysoka trwałość;
- obecnie można stosować precyzyjne elementy mocujące, jak np.: zatrzaski, zasuwy i inne rozwiązania wpływające korzystnie na utrzymanie protez.
Do wad protez szkieletowych można zaliczyć:
- wyższy koszt wykonania niż w przypadku protez akrylowych;
- konieczność wyjmowania protezy celem właściwej higienizacji;
- w niektórych przypadkach, szczególnie przy znacznym stopniu utraty zębów, nie jest możliwe wystarczające ukrycie klamer protezy, więc w takiej sytuacji Pacjent może zdecydować się na bardziej zaawansowane rozwiązania (precyzyjne elementy mocujące).
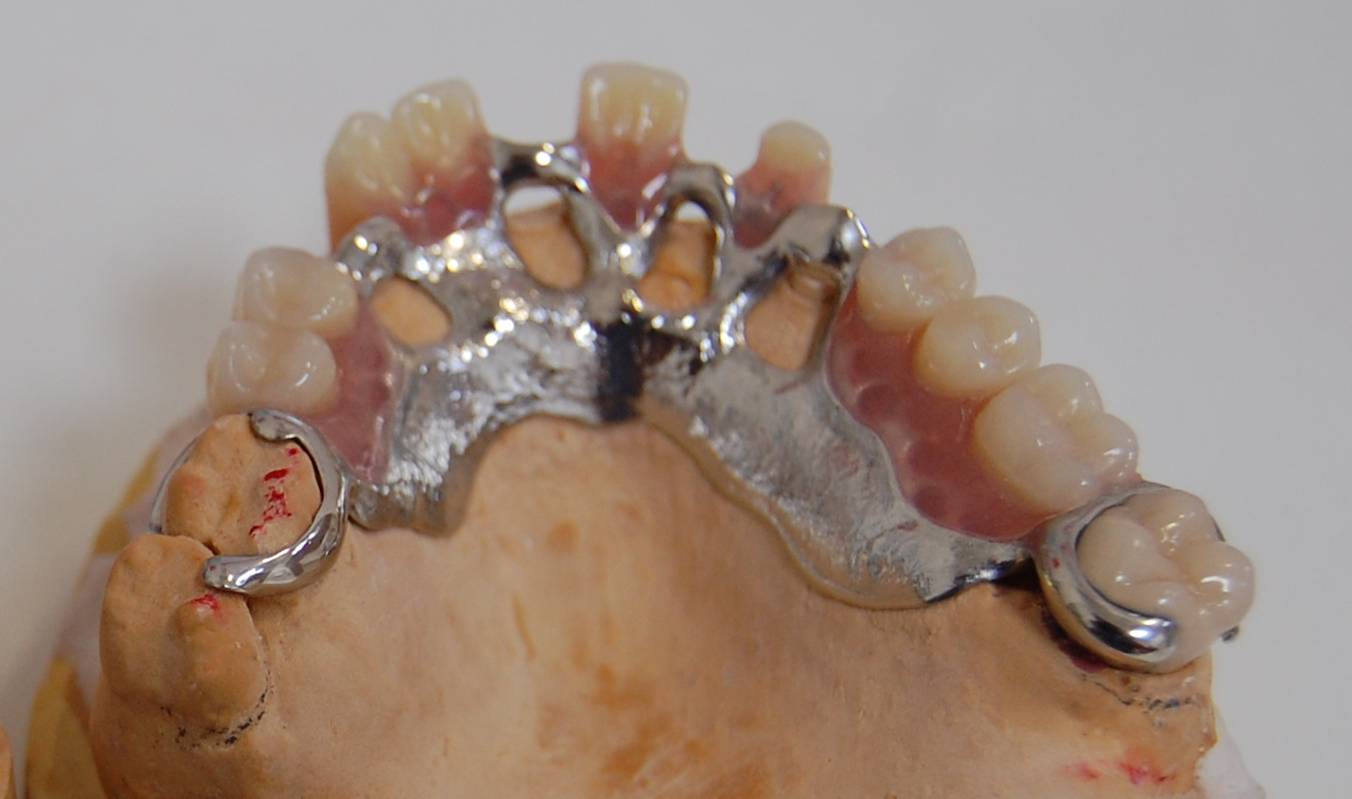
Proteza szkieletowa górna.
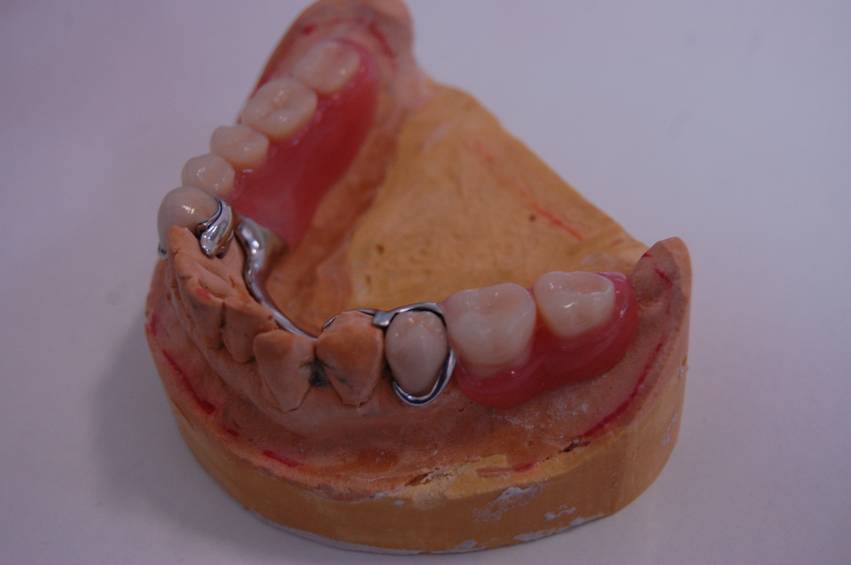
Proteza szkieletowa dolna na koronach frezowanych.
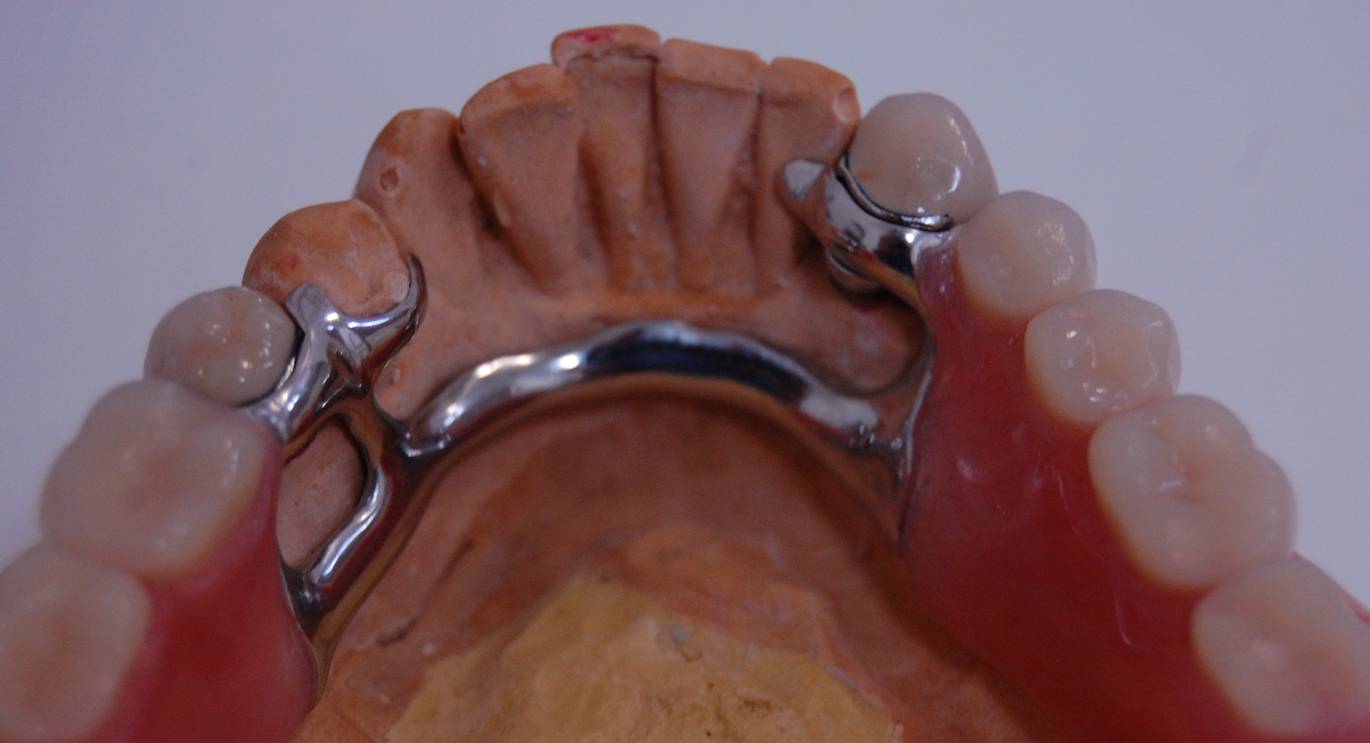
Proteza szkieletowa dolna na koronach frezowanych (widok z góry).